Информация для родителей
Безопасность на водоемах в летний период
Водоемы являются опасными в любое время года. Летом они опасны при купании и пользовании плавательными средствами. Опасность чаще всего представляют сильное течение (в том числе подводное), глубокие омуты и подводные холодные ключи.
Летом на водоемах следует соблюдать определенные правила безопасного поведения. Во-первых, следует избегать купания в незнакомых местах, специально не оборудованных для этой цели.
Во-вторых, при купании запрещается:
- заплывать за границы зоны купания;
- подплывать к движущимся судам, лодкам, катерам, катамаранам, гидроциклам;
- нырять и долго находиться под водой;
- прыгать в воду в незнакомых местах, с причалов и др. сооружений, не приспособленных для этих целей;
- долго находиться в холодной воде;
- купаться на голодный желудок;
- проводить в воде игры, связанные с нырянием и захватом друг друга;
- плавать на досках, лежаках, бревнах, надувных матрасах и камерах (за пределы нормы заплыва);
- подавать крики ложной тревоги;
- приводить с собой собак и др. животных.
Необходимо уметь не только плавать, но и отдыхать на воде.
КАТЕГОРИЧЕСКИ ЗАПРЕЩАЕТСЯ купание на водных объектах, оборудованных предупреждающими аншлагами - «КУПАНИЕ ЗАПРЕЩЕНО!».
Помните! Только неукоснительное соблюдение мер безопасного поведения на воде может предупредить беду.
УВАЖАЕМЫЕ РОДИТЕЛИ! Безопасность жизни детей на водоемах во многих случаях зависит ТОЛЬКО ОТ ВАС!
В связи с наступлением теплой погоды, в целях недопущения гибели детей на водоемах в летний период отдел надзорной деятельности и профилактической работы по Новоалександровскому и Красногвардейскому муниципальным округам управления надзорной деятельности и профилактической работы Главного управления МЧС России по Ставропольскому краю обращается к Вам с убедительной просьбой: провести разъяснительную работу о правилах поведения на природных и искусственных водоемах и о последствиях их нарушения. Этим Вы предупредите несчастные случаи с Вашими детьми на воде, от этого зависит жизнь Ваших детей сегодня и завтра.
Помните! Только неукоснительное соблюдение мер безопасного поведения на воде может предупредить беду.
Общие правила поведения детей (подростков) в лагере:
1.Необходимо соблюдать режим дня лагеря, общие санитарно-гигиенические нормы (умываться, причесываться, принимать душ, одеваться по погоде и т.д.).
2.Каждый ребенок (подросток) обязан соблюдать все установленные в лагере правила, в том числе правила противопожарной безопасности, правила проведения морских купаний, экскурсий, автобусных поездок, походов и т.п.
3.Ребенок (подросток) обязан быть вместе с отрядом. При необходимости отлучиться обязательно разрешение своего вожатого.
4.Выход за территорию лагеря допускается только с разрешения начальника смены (или директора) и только в сопровождении вожатого.
5.Каждый ребенок (подросток) и сотрудник лагеря должен беречь зеленые насаждения на территории лагеря, соблюдать чистоту.
6.Нельзя есть незнакомые ягоды, плоды.
7.В случае ухудшения самочувствия необходимо сообщать вожатым.
8.Необходимо соблюдать правила поведения в общественных местах - словами, действиями и поведением не мешать окружающим, не оскорблять их эстетическое чувство.
9.В лагере запрещается курить и употреблять спиртные напитки.
10.Необходимо бережно относиться к личному имуществу и имуществу лагеря.
Правила противопожарной безопасности:
1.Необходимо знать план эвакуации спального корпуса. В случае обнаружения признаков возгорания незамедлительно покинуть здание и сообщить любому взрослому.
2.Запрещается разводить огонь в помещениях, на территории лагеря и в походах.
3.Не разрешается пользоваться электроприборами без разрешения вожатого.
4.В лагере курить запрещено.
5.Легковоспламеняющиеся предметы следует сдать на хранение вожатым.
6.Не разрешается трогать провисающие, торчащие провода. О наличии таких проводов следует сообщить вожатому.
В случае чрезвычайных ситуаций необходимо звонить (звонок бесплатный): «01» — единый номер пожарных и спасателей с городского телефона; «101» — единый номер вызова пожарных и спасателей с мобильных устройств; «112» — единый номер вызова экстренных служб;
Общие правила поведения детей (подростков) в лагере:
1.Необходимо соблюдать режим дня лагеря, общие санитарно-гигиенические нормы (умываться, причесываться, принимать душ, одеваться по погоде и т.д.).
2.Каждый ребенок (подросток) обязан соблюдать все установленные в лагере правила, в том числе правила противопожарной безопасности, правила проведения морских купаний, экскурсий, автобусных поездок, походов и т.п.
3.Ребенок (подросток) обязан быть вместе с отрядом. При необходимости отлучиться обязательно разрешение своего вожатого.
4.Выход за территорию лагеря допускается только с разрешения начальника смены (или директора) и только в сопровождении вожатого.
5.Каждый ребенок (подросток) и сотрудник лагеря должен беречь зеленые насаждения на территории лагеря, соблюдать чистоту.
6.Нельзя есть незнакомые ягоды, плоды.
7.В случае ухудшения самочувствия необходимо сообщать вожатым.
8.Необходимо соблюдать правила поведения в общественных местах - словами, действиями и поведением не мешать окружающим, не оскорблять их эстетическое чувство.
9.В лагере запрещается курить и употреблять спиртные напитки.
10.Необходимо бережно относиться к личному имуществу и имуществу лагеря.
Правила противопожарной безопасности:
1.Необходимо знать план эвакуации спального корпуса. В случае обнаружения признаков возгорания незамедлительно покинуть здание и сообщить любому взрослому.
2.Запрещается разводить огонь в помещениях, на территории лагеря и в походах.
3.Не разрешается пользоваться электроприборами без разрешения вожатого.
4.В лагере курить запрещено.
5.Легковоспламеняющиеся предметы следует сдать на хранение вожатым.
6.Не разрешается трогать провисающие, торчащие провода. О наличии таких проводов следует сообщить вожатому.
В случае чрезвычайных ситуаций необходимо звонить (звонок бесплатный): «01» — единый номер пожарных и спасателей с городского телефона; «101» — единый номер вызова пожарных и спасателей с мобильных устройств; «112» — единый номер вызова экстренных служб;
ПРОФИЛАКТИКА КОВИД







Профилактика короновирусной инфекции
Нам теперь известно, что коронавирус передается не только воздушно-капельным, но, возможно, и воздушно-пылевым путем, плюс контактный и фекально-оральный. Можно заразиться через грязную посуду. Можно заразиться при приготовлении инфицированной пищи – мяса, морепродуктов. При температурной обработке вирус погибнет, употреблять их в пищу – безопасно, но тот, кто готовил, имел контакт с сырыми продуктами, может заболеть.
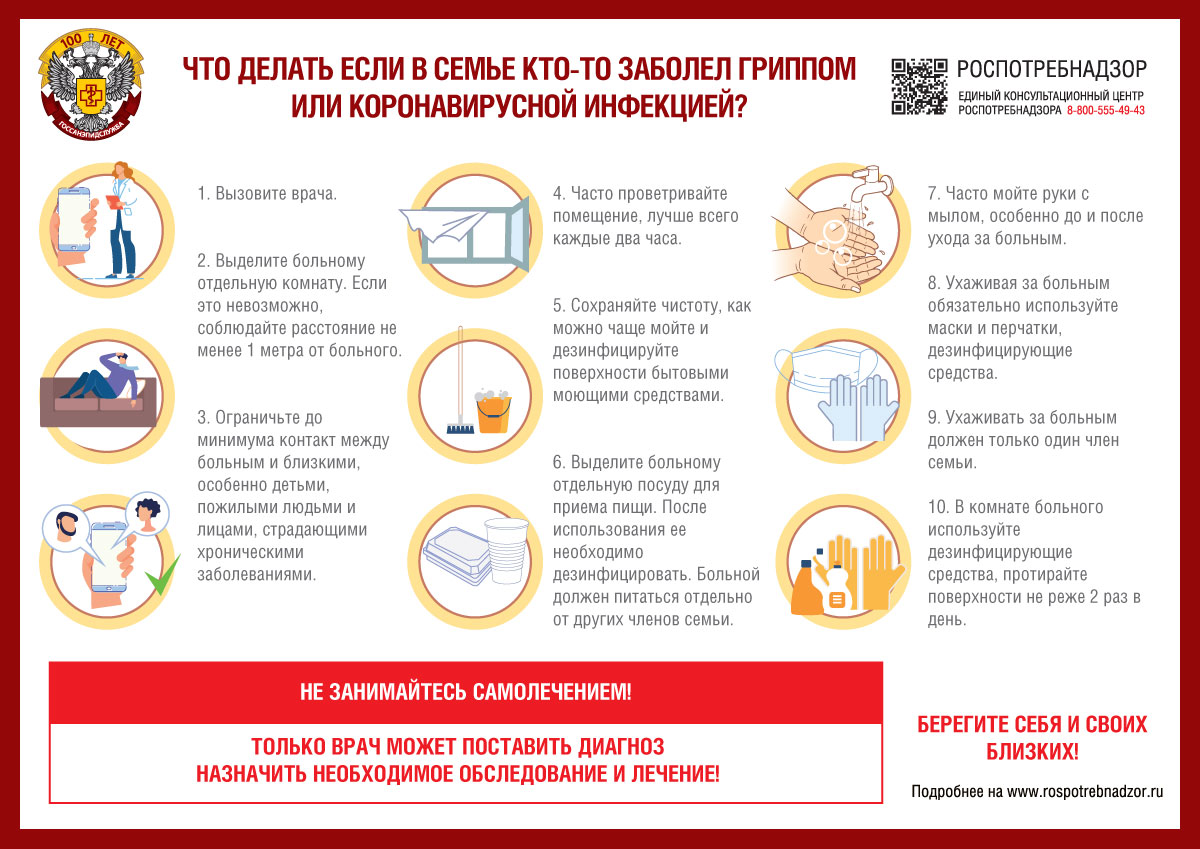
Чтобы защититься от коронавируса, ВОЗ, Роспотребназдор и врачи инфекционисты советуют соблюдать следующие правила:
1. Чаще мойте руки с мылом. Это поможет удалить вирусы. Если нет такой возможности – протирайте руки спиртосодержащими средствами или дезинфицирующими салфетками. Спирт уничтожает вирусы на поверхности кожи.
2. Держитесь подальше от мест скопления людей. Старайтесь поменьше пользоваться общественным транспортом, посещать массовые мероприятия и магазины. Если есть возможность дойти до нужного места пешком или доехать на своей машине – сделайте это. Откажитесь от похода в театры и кино, на выставки и концерты. Продукты закупайте на неделю вперед. Если же вы оказались в общественном месте, держитесь от людей на расстоянии не менее 1 м.
3. Не трогайте грязными руками глаза, нос и рот. Вирусы, в том числе и коронавирус легко проникают в организм через слизистые оболчки. Если кашляете и чихаете, прикрывайте нос и рот одноразовыми салфетками. И сразу же их выбрасывайте. Если их не оказалось под рукой – чихайте и кашляйте в согнутый локоть, но ни в коем случае в ладони.
4. Сведите к минимуму тактильные контакты. Не целоваться, не обниматься, не здороваться за руку! В качестве приветствия помашите рукой или кивните головой.
5. Носите медицинскую маску. Она не дает надежной защиты от попадания вируса в ваш организм, но защитит ваших коллег от вашего вируса, если вы его подхватили. Маску надо менять каждые 2 часа.
6. Не употребляйте в пищу сырые морепродукты и мясо. Никаких сашими, карпаччо, строгонины, хе и стейков с кровью! Мясо и рыбу можно есть только после тепловой обработки до полной гогтовности.
7. Ведите здоровый образ жизни. От COVID-19 нет специфического лечения, но если у вас хороший иммунитет, организм справится. Высыпайтесь. Ешьте больше продуктов, богатых белками, витаминами и минералами. Займитесь физкультурой. Откажитесь от курения и алкоголя.
На работе
- Если ваша профессия позволяет трудиться дистанционно, договоритесь со своим работодателем и работайте из дома – это сведет к минимуму риск заражения коронавирусом.
- Если вынуждены ходить в офис, как можно чаще протирайте и дезинфицируйте дверные ручки, поверхность стола, клавиатуру компьютера, мобильный телефон. Лучше опять-таки спиртосодержащими средствами.
- Держитесь подальше от коллег – на расстоянии не менее 1 м.
- Если вы работаете на рынке или в магазине, мойте руки с мылом после каждого контакта с мясом или рыбой. Проводите дезинфекцию оборудования и рабочего места хотя бы раз в день. Надевайте защитные халаты (фартуки), перчатки и маску. По окончании работы, снимайте защитную одежду и стирайте ее.
Дома
- Тщательно мойте посуду, особенно после сырого мяса и рыбы. А затем – руки.
- Заведите отдельные разделочные доски для сырого мяса и рыбы и готовых блюд.
- Как можно чаще проводите влажную уборку, вытирайте пыль, дезинфицируйте поверхности.
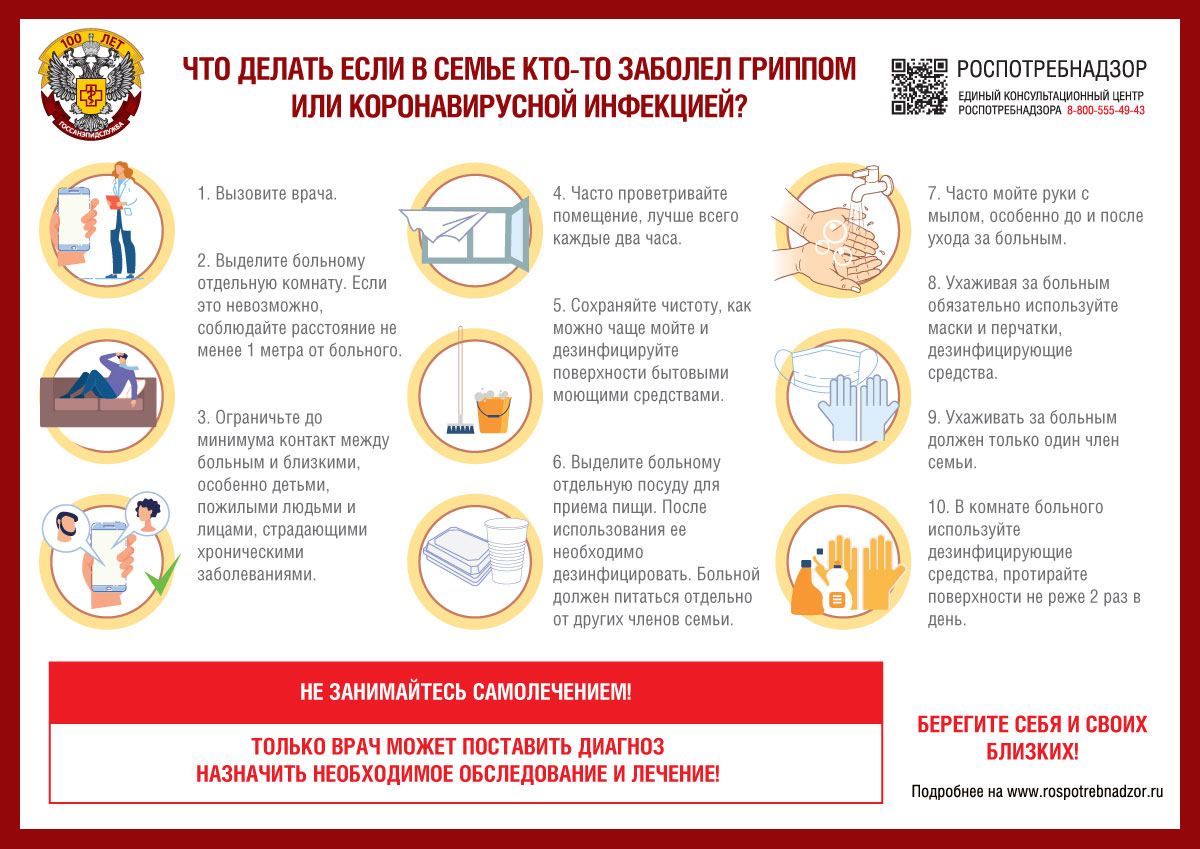
- Если кто-то из членов вашей семьи заболел, изолируйте его в отельной комнате, выделите ему отдельную посуду. Если нет возможности выделить для него целую комнату – держитесь от него на расстоянии не менее 1 м. Ограничьте его контакты с родственниками. В группе риска – дети, пожилые и люди с хроническими болезнями.
В общественном транспорте
- По возможности старайтесь не трогать поручни. Лучше прислонитесь к чему-то, чтобы не упасть. Если держались за поручень – протрите руки спиртосодержащим средством.
- Не трогайте руками лицо, особенно нос, рот и глаза.
- Носите медицинскую маску.
Профилактика внутрибольничных пневмоний

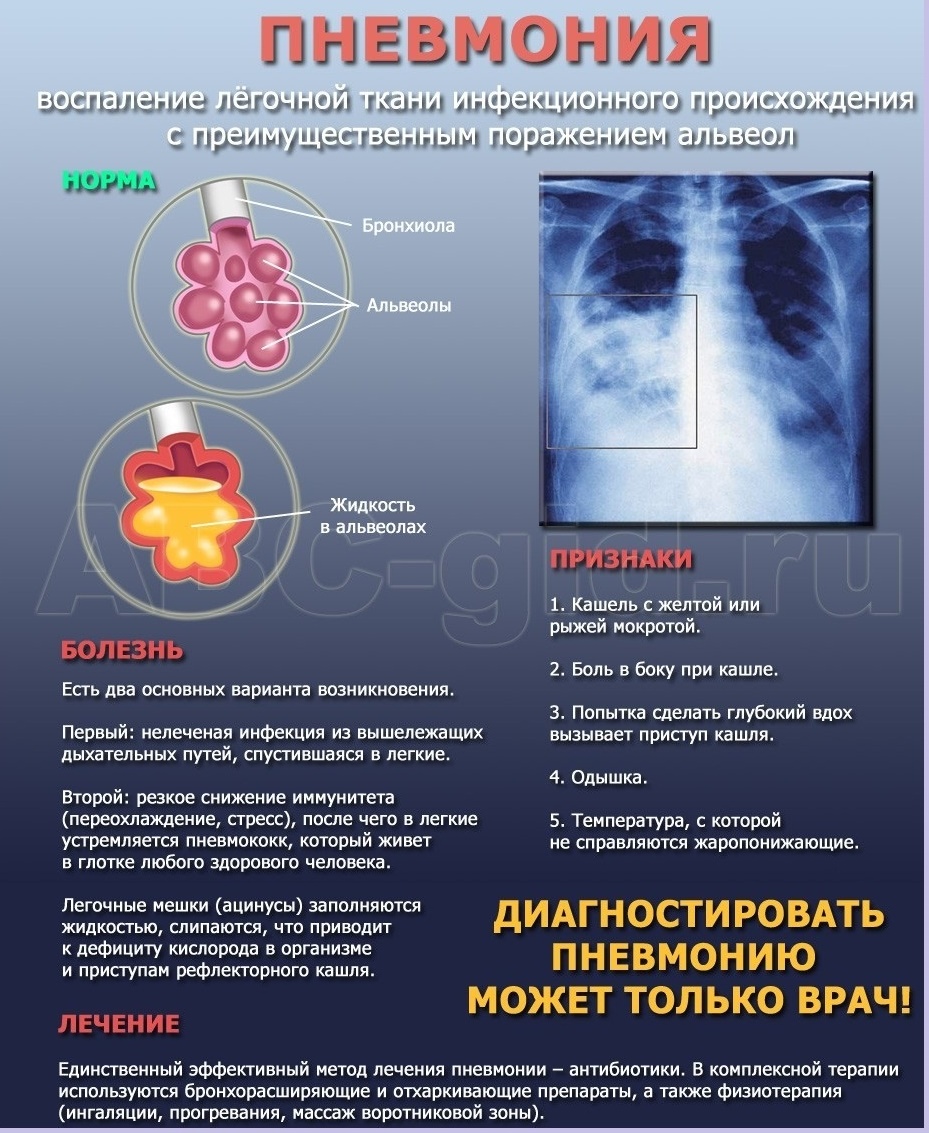
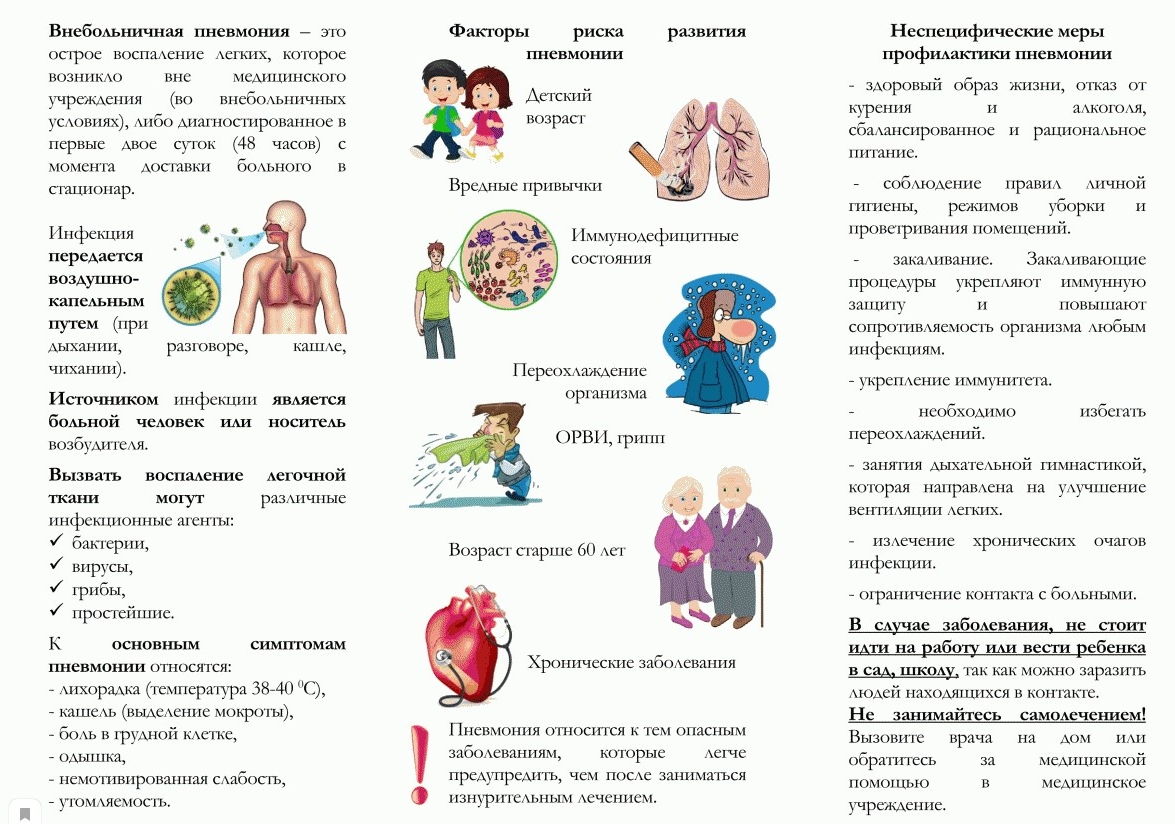
Внутрибольничная пневмония – это легочная инфекция, развившаяся спустя двое и более суток после поступления больного в стационар, при отсутствии признаков заболевания на момент госпитализации. Проявления внутрибольничной пневмонии аналогичны таковым при других формах воспаления легких: лихорадка, кашель с мокротой, тахипноэ, лейкоцитоз, инфильтративные изменения в легких и т. п., однако могут быть слабо выраженными, стертыми. Диагноз основывается на клинических, физикальных, рентгенологических и лабораторных критериях. Лечение внутрибольничной пневмонии включает адекватную антибиотикотерапию, санацию дыхательных путей (лаваж, ингаляции, физиометоды), инфузионную терапию.
Клиническими исходами внутрибольничной пневмонии могут быть разрешение, улучшение, неэффективность терапии, рецидив и летальный исход. Внутрибольничная пневмония является главной причиной смертности в структуре внутрибольничных инфекций. Это объясняется сложностью ее своевременной диагностики, особенно у пожилых, ослабленных больных, пациентов, пребывающих в коматозном состоянии.
Виды госпитальных пневмоний
Различают следующие виды внутрибольничных пневмоний:
- послеоперационная пневмония – является одним из наиболее тяжёлых осложнений операций;
- аспирационная пневмония – развивается при попадании желудочного содержимого в дыхательные пути;
- гипостатическая пневмония – наблюдается у пациентов, которые длительно находятся в горизонтальном положении;
- инфаркт-пневмония – возникает вследствие попадания в малый круг кровообращения тромбов, воздуха или жира;
- токсико-септическая пневмония – развивается на фоне гнойно-септических заболеваний;
- вентилятор-ассоциированную пневмонию выявляют у пациентов, которые длительно находятся на искусственной вентиляции лёгких.
Профилактические меры относительно развития нозокомиальной пневмонии следующие:
- предупреждение развития у человека хронических очагов инфекции, а если они уже есть, то своевременная их санация;
- соблюдение санитарно-гигиенических мер, правил асептики и антисептики в больнице;
- максимально возможная ранняя активизация больных после оперативных вмешательств или по истечении острого периода других заболеваний;
- в случае длительного постельного режима – дыхательная гимнастика (нередко пациентам рекомендуют надувать воздушные шары);
- регулярный адекватный туалет рото-, носоглотки тяжелых больных, стимуляция откашливания мокроты;
- приподнятый головной конец постели лежачего пациента.
ПРОФИЛАКТИКА ГРИППА И ОРВИ

Информационные материалы о правилах личной гигиены, профилактике заболеваний, соблюдении простых правил гигиены, правильном питании и здоровом образе жизни доступны по ссылкам:
инфографика - "карточки"
Сказки и рассказы
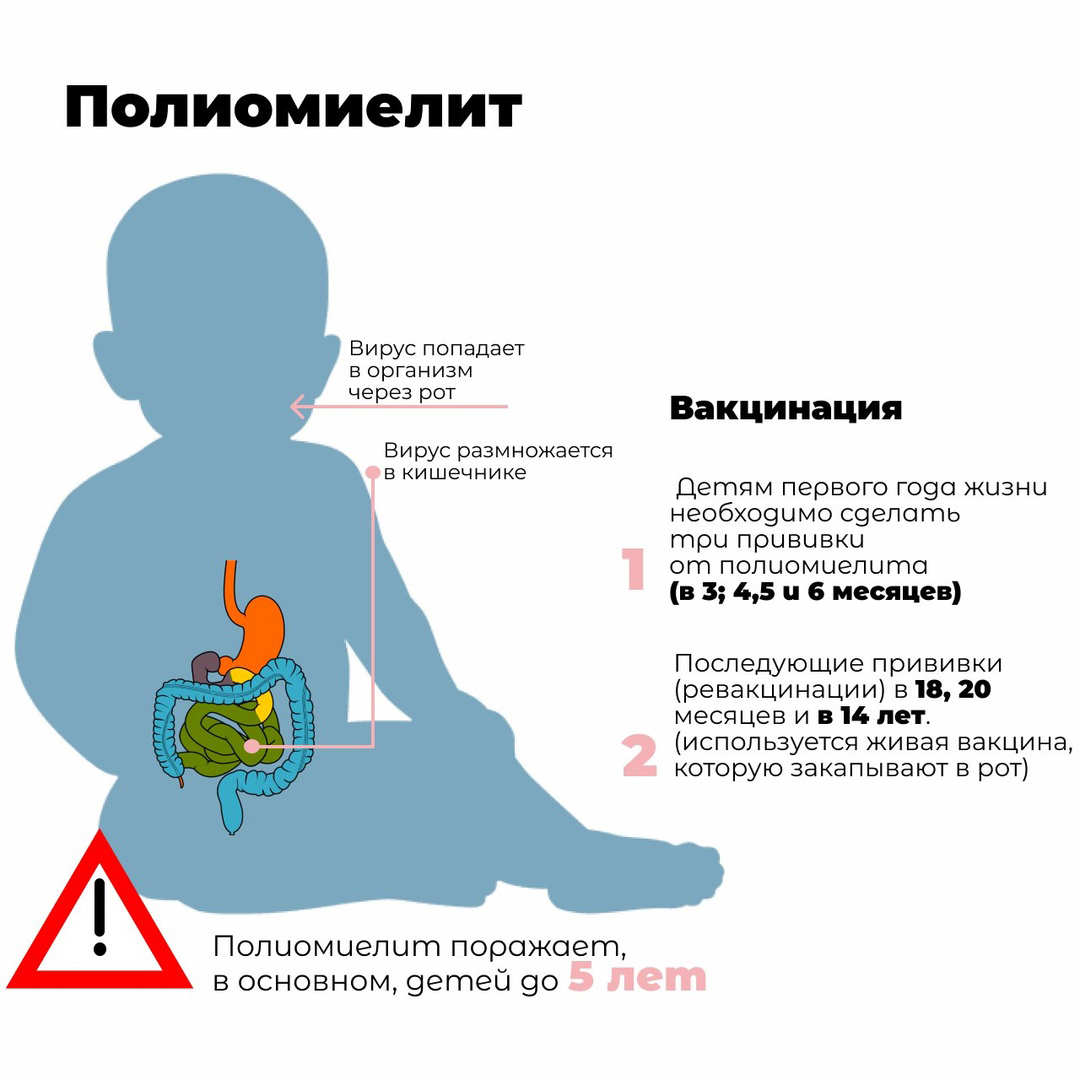
Профилактика полиомиелита
Полиомиелит - это инфекционное заболевание вирусной этиологии, возникающее в результате инфицирования одним из трех типов вируса полиомиелита, который поражает центральную нервную систему.
Основной путь передачи возбудителя - фекально-оральный. Возможна передача вируса окружающим и воздушно-капельным путем.
Симптомами заболевания, в зависимости от клинической формы, являются: лихорадка, респираторный синдром, расстройство желудочно-кишечного тракта, двигательные нарушения. Проникнув в организм, вирус полиомиелита размножается в лимфатическом глоточном кольце (миндалины), кишечнике, регионарных лимфатических узлах, проникает в кровь и в центральную нервную систему вызывая её поражение, возникают параличи различных мышц: нарушается глотание, у ребенка развивается отдышка и удушье, в результате парализации мышц грудной клетки.
Смертность от заболевания высокая, особенно среди детей. У переболевших полиомиелитом, формируется инвалидность.
ЛЕЧЕНИЕ от полиомиелита: НЕ СУЩЕСТВУЕТ, только симптоматическое.
ИММУНИЗАЦИЯ - ключевое звено системы предупреждения возникновения, распространения и ликвидации полиомиелита, которая является основным методом защиты от заболевания полиомиелитом и направлена на создание невосприимчивости населения к этой инфекции.
Профилактические прививки против полиомиелита проводятся детям, не имеющим медицинских противопоказаний, в соответствии с Национальным календарем профилактических прививок. Вакцинация проводится детям с 3-х месячного возраста и состоит из трех прививок с интервалом в 1,5 месяца. Первая ревакцинация проводится в 18 месяцев (или через год после завершения вакцинации), вторая ревакцинация - 20 месяцев, третья ревакцинация - в 14 лет. Для иммунизации против полиомиелита используются вакцины, зарегистрированные на территории Российской Федерации в установленном порядке и разрешенные к применению: первые две аппликации вакцинального комплекса проводятся инактивированной полиомиелитной вакциной (имовакс Полио), третья аппликация и ревакцинации - оральной (живой) полиомиелитной вакциной.
Имовакс Полио, как представитель нового поколения полиовакцин (ИПВ) - на сегодняшний день наиболее безопасная вакцина, которая может применяться даже у ослабленных детей и у детей с иммунодефицитами (введение живых вакцин таким пациентам противопоказано). Имовакс Полио можно применять для профилактики полиомиелита у беременных женщин (вакцинация рекомендована в случае, если в семье имеется ребенок, получающий живую полиовакцину).
По эпидемическим показаниям иммунизация против полиомиелита в индивидуальном порядке проводится:
- лицам, выезжающим в эндемичные (неблагополучные) по полиомиелиту страны (территории), не привитым против этой инфекции, не имеющим сведений о прививках против полиомиелита, а также по требованию принимающей стороны;
- лицам, не привитым против полиомиелита, вне зависимости от возраста, рекомендуется сделать прививку не менее чем за 10 дней до выезда.
Дети и взрослые, выезжающие или въезжающие в страны, где регистрируются случаи полиомиелита, должны быть обязательно привиты против этой инфекции.

Решающим, доступным, эффективным методом профилактики и защиты населения от дифтерии является вакцинация. Первичная вакцинация состоит из трех прививок. Первая прививка ставится детям в 3-месячном возрасте, затем в возрасте 4,5 и 6 месяцев. Ревакцинация проводится в 1,5 года, в 7 и 14 лет. Чтобы иммунитет постоянно поддерживался, взрослым каждые 10 лет проводят ревакцинацию. Противопоказания к прививкам есть, но они минимальны и определяет их только врач. Прививки делают в поликлиниках по месту жительства, а также по месту работы.
Вакцинация является единственным надежным средством профилактики дифтерии! Отказываясь от прививок, Вы рискуете здоровьем и жизнью своим и Вашего ребёнка!
Профилактика дифтерии
Дифтерия («смертельная язва глотки», «удушающая болезнь») - это острое инфекционное заболевание бактериальной природы, которое характеризуется явлениями общей интоксикации организма, воспалительным процессом в месте внедрения возбудителя, чаще на слизистых оболочках ротоглотки и дыхательных путей, поражением сердечно-сосудистой, нервной систем и почек. Дифтерию вызывает дифтерийная палочка (бацилла Лёффлера).
Пути передачи инфекции воздушнокапельный (при разговоре, крике, кашле, чихании) и контактно-бытовой (через предметы обихода: игрушки, книги, посуду и т.д.).
Источник инфекции – больной человек или бактерионоситель. Инкубационный (скрытый) период длится 2-10 дней. Тяжесть болезни обусловлена, выделяющимся дифтерийной палочкой, крайне ядовитым токсином, который повреждает нервные и др. клетки.
Клинические симптомы дифтерии:
· Повышение температуры;
· Бледность кожных покровов;
· Выраженная слабость;
· Отёк мягких тканей шеи;
· Лёгкая боль в горле, затруднение глотания; · Увеличение нёбных миндалин;
· Гиперемия и отёк слизистой глотки;
· Увеличение шейных лимфоузлов;
· Плёнчатый налёт (может быть любого цвета, но чаще бывает серобелым), покрывает нёбные миндалины; иногда распространяется на нёбные дужки, мягкое нёбо, боковые стенки глотки, гортань. Налёт образуется на месте внедрения дифтерийной палочки в организм, трудно снимается с образованием кровоточащих язв.
Опасными признаками являются отёк шеи, лица, слизистой оболочки верхних дыхательных путей, приводящие к затруднению, а иногда и к невозможности дыхания.
Кроме зева, дифтерия может поражать слизистые оболочки носа, глаз, половых органов, а также раневые поверхности.
Осложнения дифтерии
Ранние осложнения:
инфекционно-токсический шок с развитием отека головного мозга, легких, острой почечной и сердечной недостаточности, - могут стать причиной смерти больного.
Поздние осложнения:
- со стороны сердечно - сосудистой системы – миокардит – также одна из причин смерти при дифтерии.
- со стороны нервной системы поздние осложнения проявляются в виде параличей мягкого неба, голосовых связок, дыхательных мышц, глазных мышц, конечностей. Из-за паралича дыхательных путей может наступить удушье, провоцирующее летальный исход.
Иммунитет
После перенесённого заболевания формируется нестойкий иммунитет, и приблизительно через 10-11 лет возможно повторное заболевание, которое носит нетяжёлый характер и переносится легче.
ПРОФИЛАКТИКА ИЕРСИНИОЗА



Иерсиниоз - острое инфекционное заболевание, которое вызывается иерсиниозными бактериями и характеризуется лихорадкой, интоксикацией, поражением суставов, печени, селезенки и желудочно-кишечного тракта.
Коварство иерсиниоза состоит в том, что зачастую последствия поражения печени, почек остаются навсегда.
Источники инфекции
Возбудитель инфекции - иерсиниозная бактерия, обладает способностью размножаться при низких температурах, может длительно существовать и размножаться в окружающей среде, быстро погибает при кипячении и воздействии дезинфицирующих средств. Источники возбудителя инфекции: мышевидные грызуны, сельскохозяйственные животные (свиньи, крупный рогатый скот), домашние животные (собаки), которые выделяют возбудителей с фекалиями; в отдельных случаях - больные иерсиниозом люди. Факторами передачи возбудителей инфекции являются пищевые продукты - овощи, фрукты, мясо, молоко, обсемененные иерсиниями.
Пути передачи
Основные пути передачи возбудителей - пищевой, а также контактно-бытовой (в семьях, общежитиях).
Заболевание у людей встречается во всех возрастных группах, но чаще у детей. Иерсиниоз регистрируется в виде спорадических случаев и вспышек, преимущественно в организованных коллективах. Заболевание регистрируется в течение всего года, но чаще в зимне-весенние месяцы (февраль-март), что связано с более широким употреблением в пищу овощей и фруктов, поступающих из овощехранилищ, где они были инфицирован грызунами.
Инкубационный период длится от 5 до 7 дней.
Симптомы заболевания: рвота, боли в животе, повышение температуры тела, жидкий стул, сыпь, боли в суставах, увеличение лимфатических узлов, печени.
Меры профилактики
• Правильное раздельное хранение зимних и ранних овощей.
• Борьба с грызунами, обеспечение грызунонепроницаемости помещений.
• Запрещение приготовления салатов из сырых овощей урожая прошлого года (особенно из моркови и капусты).
• Выделение отдельных помещений, столов, посуды, кухонного инвентаря для предкулинарной обработки.
• Тщательная сортировка, мойка, очистка овощей и фруктов для употребления порционно в сыром виде.
• Обязательная бланшировка овощей, фруктов и ягод, подготовленных для употребления в сыром виде, непосредственно перед нарезкой.
• Заправлять салаты растительным маслом непосредственно перед выдачей.
• Не допускать чистку сырых овощей, картофеля на ночь, держать очищенные овощи в воде более 1,5 часов.
• Соблюдать регламентированные сроки хранения готовых блюд.
Помните! Соблюдение санитарных правил, технологии приготовления и сроков хранения пищевых продуктов (овощей, фруктов и т.п.) поможет избежать заражения иерсиниозом!




Сальмонеллез – это зооантропонозное (передающееся от животных и человека), инфекционное (вызывается сальмонеллами) заболевание из группы острых кишечных инфекций с фекально-оральным механизмом передачи возбудителя, характеризующееся поражением желудочно-кишечного тракта, симптомами интоксикации и обезвоживанием организма. Специфическая профилактика сальмонеллеза отсутствует (иммунизация населения не проводится).
Болеют дети и взрослые любого возраста. Профилактические меры при сальмонеллезе должны быть направлены на звенья эпидемического процесса (источник инфекции, факторы, пути передачи и восприимчивый организм).
Профилактика сальмонеллеза
- Должное хранение яиц и мяса. Должен соблюдаться принцип соседства. Яйца хранятся отдельно в специальных ячейках. Нельзя хранить их рядом с другими продуктами, так как сальмонеллы могут распространяться и обсеменять их.
- Поддержка нужной температуры в холодильнике.
- Соблюдение сроков хранения продуктов. Особенно опасны в плане сальмонеллеза молоко, кисломолочные продукты, мясо, фарш, салаты, сырые овощи, рыба и морепродукты.
- Кипячение воды. Сальмонеллы могут попасть в воду стоячих водоемов с фекалиями водоплавающих птиц и людей. В отличие от продуктов сырая вода менее опасна.
- Мытье рук после посещения туалета, перед приемом пищи и после контакта с домашними питомцами. Руки необходимо мыть с мылом под горячей проточной водой.
- Кипячение молока перед его употреблением.
- Мытье яиц и отказ от употребления яиц всмятку.
- Отказ от употребления сырых сосисок, паштетов и полуфабрикатов.
- Должная термическая обработка мяса (варка, тушение, запекание, жарка при высокой температуре). Сальмонеллы погибают при температуре 80ºC в течение 10 минут.
- Исключение прямого контакта сырья с готовыми блюдами.
- Отказ от употребления мяса водоплавающих птиц и продукции в сомнительных торговых точках.
- Приобретение мяса только в проверенных местах с ветеринарным освидетельствованием.
- Изоляция больного (в случае развития заболевания). Эта мера, направленная на предупреждение инфицирования других людей.
- Обеспечение должных санитарных условий при разведении скота и птиц.
- Правильные обработка и убой скота.
Коллективные меры профилактики сальмонеллеза проводятся на предприятиях по убою скота, предприятиях общественного питания и в очагах инфекции. Они включают в себя:
- проведение медицинских осмотров сотрудников (бактериологический анализ на носительство сальмонелл);
- выявление и своевременное лечение больных;
- ветеринарное освидетельствование;
- правильное приготовление блюд;
- пользование перчатками;
- контроль за хранением готовых продуктов.
Экстренная профилактика в условиях стационара может включать в себя применение сальмонеллезного бактериофага.


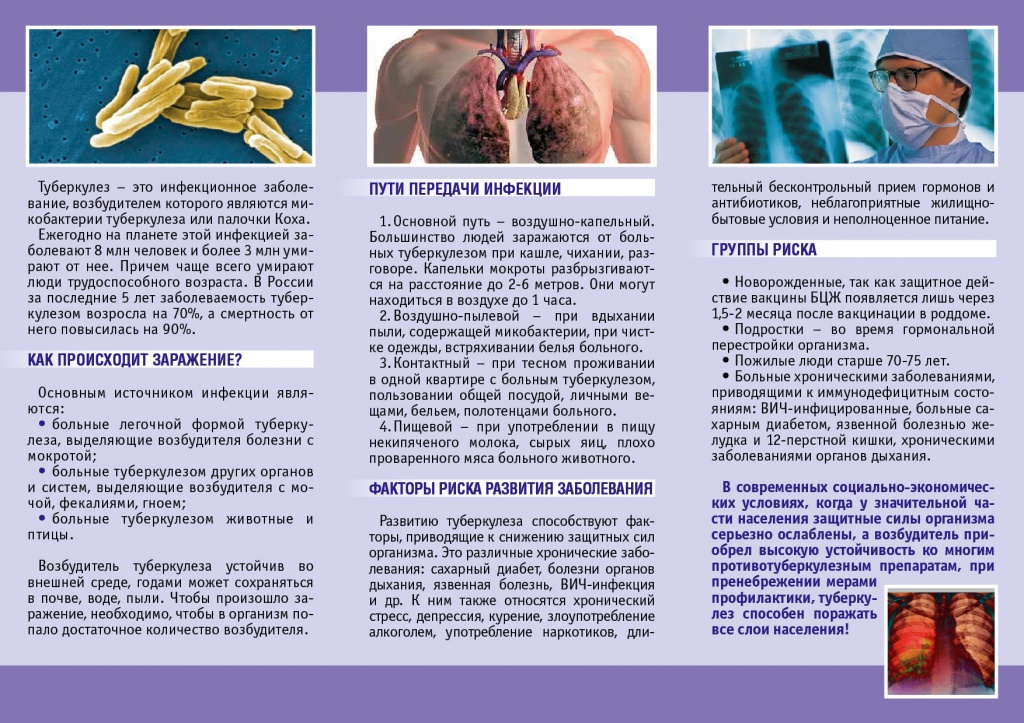
Профилактика туберкулеза.
Туберкулез – это инфекционное заболевание, вызываемое микобактериями туберкулеза (называемыми еще палочками Коха). Передается преимущественно воздушно-капельным путем.
Подвержены ему не только люди, но и животные, которые тоже являются распространителями этой болезни. В большинстве случаев инфицирование проходит бессимптомно, но иногда переходит в активную форму.
Поражаться туберкулезом могут все органы без исключения, но все же более тропные к палочке Коха – ткани легких. Именно эта локализация встречается чаще всего.
Проявляется туберкулез легких затяжным течением с кашлем и кровохарканьем (в запущенных случаях). Температура редко поднимается до высоких цифр, из-за чего больные поздно обращаются к врачу, не воспринимая свой кашель всерьез.
Это и приводит к высокому распространению заболевания, так как пациенты не только долгое время не получают адекватного лечения, но и являются выделителями микобактерий в окружающую среду.

Все профилактические методы можно разделить на две большие группы:
- специфические;
- неспецифические.
Специфические мероприятия действуют непосредственно на возбудителя болезни. Неспецифические способы – это меры общего характера.
Специфическая профилактика
Специфическая профилактика туберкулеза предусматривает вакцинацию, проведение диагностических проб Манту и химиотерапию.
Вакцинация БЦЖ
Для нее используют вакцину, приготовленную на основе живой ослабленной туберкулезной палочки (БЦЖ). Впервые такую иммунизацию проводят детям сразу после рождения, и потом повторно через 7 лет. Главное условие для вакцинации – полное здоровье ребенка. Если он рождается раньше срока, или имеет какое-либо заболевание, иммунизацию откладывают до его устранения.
Проба Манту
Также к специфической профилактике относят раннюю диагностику туберкулеза с помощью проб Манту или диаскинтеста. Суть этой пробы состоит в накожном или внутрикожном введении туберкулина (экстрактов микобактерий).
Если организм инфицирован палочкой Коха, на коже развивается резкая местная реакция в виде появления папулы, отека и покраснения.
Эта проба применяется для ранней постановки диагноза, а также для выявления людей, которым требуется более пристальное наблюдение и химиопрофилактика туберкулеза. Но нередко развиваются ложноположительные реакции на пробу Манту, поэтому данный вид диагностики не считается высоко специфичным.
Профилактическая химиотерапия
Химиотерапия с целью профилактики рекомендуется лицам, находящимся в группе риска по развитию этого заболевания или являющимся носителями микобактерий для предупреждения активного процесса.
В группу риска попадают люди, имеющие частые контакты с заболевшими (например, врачи-фтизиатры) или больным членом семьи. Им назначают длительное применение препаратов, используемых в лечении туберкулеза, но в других дозировках.
|
Категории населения с повышенным риском заболеваемости туберкулезом |
||
|
Контакты с больными |
Социальные группы риска |
Медицинские группы риска |
|
В семье |
Лица без постоянного места жительства |
Профессиональные группы риска |
|
Профессиональные (врачи) |
Мигранты и беженцы |
Сахарный диабет |
|
Нозокомиальные |
Алкоголики, наркоманы, безработные |
Больные, принимающие глюкокортикостероиды, цитостатики |
|
Пенитенциарные, СИЗО |
Лица, освобожденные из мест лишения свободы |
ВИЧ-инфицированные и другие случаи иммунодефицита |
Неспецифическая профилактика
Этот вид профилактики включает обширную группу общих мер. К ним относятся:
- выявление больных людей и носителей палочки Коха;
- своевременное и адекватное лечение заболевших;
- противоэпидемические мероприятия в очагах инфекции;
- социальные мероприятия.
Все эти меры помогают снизить количество заболевших и тех, кто является источником инфекции для других.
Выявление инфицированных
Массовое выявление больных людей и носителей инфекции в значительной мере помогает снизить количество впервые заразившихся. С этой целью применяются пробы Манту у детей и регулярные флюорографические исследования у взрослых.
Адекватное лечение заболевших.
Нередко новым источником туберкулезной инфекции становится не до конца пролеченный больной человек. Поэтому очень важно проводить адекватное лечение всем заболевшим, и начинать его как можно раньше.
По окончании курса терапии требуется дополнительное проведение анализов, чтобы удостовериться в искоренении инфекции. А в некоторых случаях нужно проводить повторный курс химиотерапии в целях профилактики реинфекции.
Противоэпидемические мероприятия
Инструкция требует соблюдения особых мер в семьях, где был выявлен больной этим заболеванием человек. В первую очередь, необходимо провести влажную уборку с дезинфицирующим раствором.
Обработать одежду и постельные принадлежности больного, а также посуду и все вещи, которыми он пользовался. Во вторую очередь, всем членам семьи рекомендуется пройти профилактический курс химиотерапии.
Обработка вещей больного – важный нюанс.
Социальные мероприятия
Бытовые условия жизни оказывают определенное влияние на уровень заболеваемости туберкулезом. Ранее его даже считали социально зависимой болезнью. То есть, предполагалось наличие связи между неблагоприятными условиями жизни и вероятностью заражения микобактериями.
Сейчас эта связь опровергнута. Очень часто туберкулезом болеют весьма успешные и обеспеченные люди. Но все же, при жизни в социально неблагополучных условиях риск заболеть гораздо выше. Что объясняется низкой гигиеной и неполноценным питанием, которые ведут к снижению защитных свойств организма.
Профилактика внутрибольничных пневмоний
Внутрибольничная пневмония – это легочная инфекция, развившаяся спустя двое и более суток после поступления больного в стационар, при отсутствии признаков заболевания на момент госпитализации. Проявления внутрибольничной пневмонии аналогичны таковым при других формах воспаления легких: лихорадка, кашель с мокротой, тахипноэ, лейкоцитоз, инфильтративные изменения в легких и т. п., однако могут быть слабо выраженными, стертыми. Диагноз основывается на клинических, физикальных, рентгенологических и лабораторных критериях. Лечение внутрибольничной пневмонии включает адекватную антибиотикотерапию, санацию дыхательных путей (лаваж, ингаляции, физиометоды), инфузионную терапию.
Клиническими исходами внутрибольничной пневмонии могут быть разрешение, улучшение, неэффективность терапии, рецидив и летальный исход. Внутрибольничная пневмония является главной причиной смертности в структуре внутрибольничных инфекций. Это объясняется сложностью ее своевременной диагностики, особенно у пожилых, ослабленных больных, пациентов, пребывающих в коматозном состоянии.
Виды госпитальных пневмоний
Различают следующие виды внутрибольничных пневмоний:
- послеоперационная пневмония – является одним из наиболее тяжёлых осложнений операций;
- аспирационная пневмония – развивается при попадании желудочного содержимого в дыхательные пути;
- гипостатическая пневмония – наблюдается у пациентов, которые длительно находятся в горизонтальном положении;
- инфаркт-пневмония – возникает вследствие попадания в малый круг кровообращения тромбов, воздуха или жира;
- токсико-септическая пневмония – развивается на фоне гнойно-септических заболеваний;
- вентилятор-ассоциированную пневмонию выявляют у пациентов, которые длительно находятся на искусственной вентиляции лёгких.
Профилактические меры относительно развития нозокомиальной пневмонии следующие:
- предупреждение развития у человека хронических очагов инфекции, а если они уже есть, то своевременная их санация;
- соблюдение санитарно-гигиенических мер, правил асептики и антисептики в больнице;
- максимально возможная ранняя активизация больных после оперативных вмешательств или по истечении острого периода других заболеваний;
- в случае длительного постельного режима – дыхательная гимнастика (нередко пациентам рекомендуют надувать воздушные шары);
- регулярный адекватный туалет рото-, носоглотки тяжелых больных, стимуляция откашливания мокроты;
- приподнятый головной конец постели лежачего пациента.





Профилактика короновирусной инфекции
Нам теперь известно, что коронавирус передается не только воздушно-капельным, но, возможно, и воздушно-пылевым путем, плюс контактный и фекально-оральный. Можно заразиться через грязную посуду. Можно заразиться при приготовлении инфицированной пищи – мяса, морепродуктов. При температурной обработке вирус погибнет, употреблять их в пищу – безопасно, но тот, кто готовил, имел контакт с сырыми продуктами, может заболеть.
Чтобы защититься от коронавируса, ВОЗ, Роспотребназдор и врачи инфекционисты советуют соблюдать следующие правила:
1. Чаще мойте руки с мылом. Это поможет удалить вирусы. Если нет такой возможности – протирайте руки спиртосодержащими средствами или дезинфицирующими салфетками. Спирт уничтожает вирусы на поверхности кожи.
2. Держитесь подальше от мест скопления людей. Старайтесь поменьше пользоваться общественным транспортом, посещать массовые мероприятия и магазины. Если есть возможность дойти до нужного места пешком или доехать на своей машине – сделайте это. Откажитесь от похода в театры и кино, на выставки и концерты. Продукты закупайте на неделю вперед. Если же вы оказались в общественном месте, держитесь от людей на расстоянии не менее 1 м.
3. Не трогайте грязными руками глаза, нос и рот. Вирусы, в том числе и коронавирус легко проникают в организм через слизистые оболчки. Если кашляете и чихаете, прикрывайте нос и рот одноразовыми салфетками. И сразу же их выбрасывайте. Если их не оказалось под рукой – чихайте и кашляйте в согнутый локоть, но ни в коем случае в ладони.
4. Сведите к минимуму тактильные контакты. Не целоваться, не обниматься, не здороваться за руку! В качестве приветствия помашите рукой или кивните головой.
5. Носите медицинскую маску. Она не дает надежной защиты от попадания вируса в ваш организм, но защитит ваших коллег от вашего вируса, если вы его подхватили. Маску надо менять каждые 2 часа.
6. Не употребляйте в пищу сырые морепродукты и мясо. Никаких сашими, карпаччо, строгонины, хе и стейков с кровью! Мясо и рыбу можно есть только после тепловой обработки до полной гогтовности.
7. Ведите здоровый образ жизни. От COVID-19 нет специфического лечения, но если у вас хороший иммунитет, организм справится. Высыпайтесь. Ешьте больше продуктов, богатых белками, витаминами и минералами. Займитесь физкультурой. Откажитесь от курения и алкоголя.
На работе
- Если ваша профессия позволяет трудиться дистанционно, договоритесь со своим работодателем и работайте из дома – это сведет к минимуму риск заражения коронавирусом.
- Если вынуждены ходить в офис, как можно чаще протирайте и дезинфицируйте дверные ручки, поверхность стола, клавиатуру компьютера, мобильный телефон. Лучше опять-таки спиртосодержащими средствами.
- Держитесь подальше от коллег – на расстоянии не менее 1 м.
- Если вы работаете на рынке или в магазине, мойте руки с мылом после каждого контакта с мясом или рыбой. Проводите дезинфекцию оборудования и рабочего места хотя бы раз в день. Надевайте защитные халаты (фартуки), перчатки и маску. По окончании работы, снимайте защитную одежду и стирайте ее.
Дома
- Тщательно мойте посуду, особенно после сырого мяса и рыбы. А затем – руки.
- Заведите отдельные разделочные доски для сырого мяса и рыбы и готовых блюд.
- Как можно чаще проводите влажную уборку, вытирайте пыль, дезинфицируйте поверхности.
- Если кто-то из членов вашей семьи заболел, изолируйте его в отельной комнате, выделите ему отдельную посуду. Если нет возможности выделить для него целую комнату – держитесь от него на расстоянии не менее 1 м. Ограничьте его контакты с родственниками. В группе риска – дети, пожилые и люди с хроническими болезнями.
В общественном транспорте
- По возможности старайтесь не трогать поручни. Лучше прислонитесь к чему-то, чтобы не упасть. Если держались за поручень – протрите руки спиртосодержащим средством.
- Не трогайте руками лицо, особенно нос, рот и глаза.
- Носите медицинскую маску.